Система CARE: можливості взаємодії пластичного хірурга і дерматолога
8 жовтня 2017


8 жовтня 2017


У даній статті ми розглянемо особливості ведення пацієнтів в передопераційний і післяопераційний період ліпосакції, варіанти медикаментозної і фізіотерапевтичної підтримки, яку можуть надати хірург і дерматолог, патогенетичну картину запалення як неминучого супутника післяопераційного періоду і можливості впливу на тривалість процесу регенерації тканин.
Ліпопластіка є однією з найпопулярніших процедур в США. Там за рік виконується понад 325 тисяч подібних втручань. Якщо говорити статистично, за останні десять років число процедур по видаленню жиру збільшилася на 158%. В Україні, на жаль, такої статистики немає, проте з відкритих джерел відомо, що ліпоконтурні операції впевнено входять в топ-5 популярних пластичних операцій.
Після того як Charles H. Willi в 1926 році почав видаляти невеликі сегменти жирової тканини за допомогою шприца, а Giorgio Fischer в 1975 році придумав приєднати інструмент видалення до вакуумного апарату, стався вибуховий розвиток технологій ліпосакції. В даний час, крім традиційної ліпосакції, активно використовуються технології фрагментування жирової тканини ультразвуком за допомогою енергії лазера і водного струменя, а також додаткового механічного приводу на кінчику канюлі.
Довгий час операція супроводжувалася значною крововтратою. Справжню революцію в пластичній хірургії здійснив в 1987 році Jeffrey Klein, який впровадив у практику передопераційну інфільтрацію операційного поля розведеним розчином лідокаїну і адреналіну. Це нововведення дозволило істотно зменшити крововтрату, а також вивести ліпоаспірацію з категорії процедур, що вимагають госпіталізації, в малоінвазивну, так звану «офісну» хірургію. Більш того, ліпосакція тепер з'явилася в арсеналі лікарів інших спеціальностей – гінекологів та навіть дерматологів.
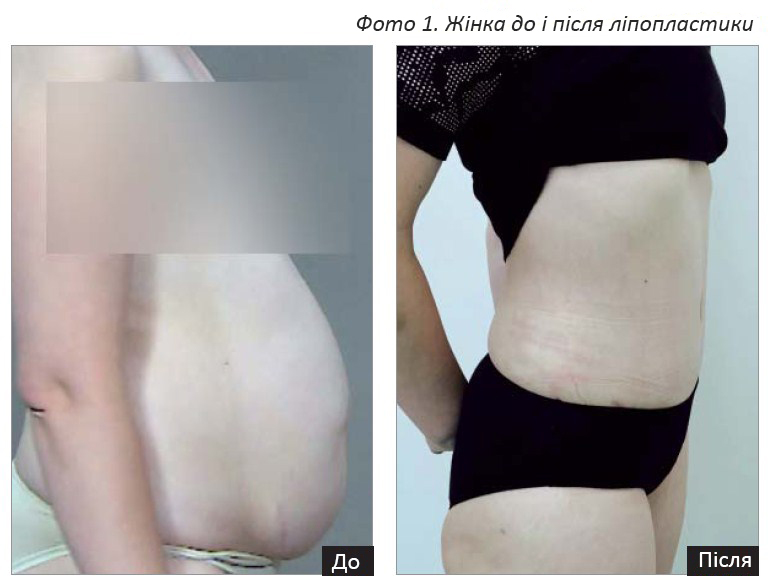
Сучасна ліпопластіка є хірургічною процедурою з видалення жирової тканини через невеликі проколи в шкірному покриві з використанням спеціальних канюль, що мають різний діаметр і розташування отворів, а також 3D-контурування тіла з метою отримання більш гармонійних пропорцій і ліній. На відміну від старих методик, коли жир видаляли, сучасна ліпопластіка використовує його перерозподіл, поєднуючи методи ліпосакції і липофіллінга (фото 1).
Процедура ліпопластіка передбачає три основних етапи: інфільтрацію, емульсіфікацію і аспірацію. Ліпофіллінг власною жирової клітковиною може використовуватися на третьому етапі, в поєднанні з аспірацією.
Для якнайшвидшого відновлення в післяопераційному періоді розроблена система міждисциплінарних доглядів і лікування, які діють в синергії, оптимізуючи результат і знижуючи ризик ускладнень. Іноді показано їхнє застосування в передопераційному періоді для підготовки до втручання. Переваги системи реабілітації CARE (Cosmetic Active Recovery):
Для комфортної та швидкої реабілітації необхідно приділяти увагу передопераційній підготовці організму до хірургічного втручання. В середньому цей етап займає від трьох тижнів до одного місяця перед запланованою операцією. Принципово важливо оцінити соматичний стан пацієнта: загальний і біохімічний аналіз крові, ліпідний профіль, загальні характеристики функціональних систем. Показники досліджень дадуть можливість судити про готовність організму адекватно відреагувати на травму і забезпечити наступні регенеративні процеси в м'яких тканинах.
Важливою частиною є збір анамнезу. Необхідно скласти якомога більш детальну картину способу життя пацієнта і дати загальні рекомендації:
Рекомендований протокол призначень в передопераційний період включає системне використання препаратів, що поліпшують кровообіг, вазопротекторів, цитопротекторов, імуномодуляторів:
В післяопераційному періоді є ряд умов, виконання яких сприяє швидкій реабілітації та максимальній результативності процедури ліпосакції.
Головні принципи післяопераційного догляду:
Післяопераційний період часто супроводжується виникненням гематом і набряклості, больовим синдромом і накопиченням надлишкової рідини і крові в екстрацелюлярному просторі. Набряк і екхімози при ліпосакції з'являються через механічне руйнування цілісності кровоносних і лімфатичних капілярів, підвищення внутрікапілярного, гідростатичного тиску, екстравазації крові, рідини і речовин з високою молекулярною вагою в міжклітинний простір, що призводить до підвищення екстраваскулярного осмотичного тиску.
Цей патофізіологічний механізм посилюється герметично вшитими розрізами шкіри, надмірним призначенням післяопераційних інфузій і пролонгованим застосуванням компресії. Застосування відкритого дренування не тільки зменшує набряк і інтенсивність болю, але і знижує системну абсорбцію лідокаїну в випадках, коли викорстовувалась тумесцентна техніка ліпосакції. Зазвичай через 1-3 дні після операції дренажі видаляються.
При закінченні операції ліпосакції хірурги накладають компресійну пов'язку, яка сприяє зниженню післяопераційного набряку, гемостазу, закриття вільних порожнин і рівномірному скороченню шкіри. Правильний підбір післяопераційної компресійної білизни важливий для профілактики локальних порушень цілісності епідермісу і розвитку гіперпігментації запального генезу. У ранньому післяопераційному періоді показано високий тиск, який забезпечує не тільки комфорт для пацієнта, але і стимулює резорбцію рідини в післяопераційних тканинах. Через кілька днів тиск бажано послабити, адже надлишкова компресія здавлює проксимальні лімфатичні клапани і уповільнює лімфоток.
Сучасна компресійна білизна комфортна для пацієнта, виробляється без внутрішніх швів, має розрахований тиск на сантиметр площі, має антимікробні властивості і захищає від ультрафіолетового сонячного випромінювання (UVP 50). Через 24 години після операції компресійну білизну повинно бути знято з метою огляду стану шкіри, бажано проведення легкого дренуючого масажу у напрямку до місць виходу дренажів.
Ліпопластика великих об’ємів, як і операція абдомінопластики, проводиться під загальним наркозом або внутрішньовенної седацією. Таким пацієнтам важлива рання фізична активність для зменшення венозного застою і для профілактики венозного тромбоемболізму. Їм показаний низькомолекулярний гепарин. Ін'єкція «Фраксипаріна» може бути призначена в першу годину після операції, при цьому немає істотного збільшення крововтрати. Для профілактики тромбоемболії багато пластичних хірургів використовують схеми, що включають низькомолекулярний гепарин, компресійні панчохи, «Інтранет» і післяопераційні пневматичні компресійні штани. У 2011 році American Society of Plastic Surgeons доповнила рекомендації щодо профілактики тромбоемболії шкалою ризику Caprini, що враховує анамнестичні та лабораторні фактори ризику в балах.
Хірург, працюючи разом з лікарем-дерматологом, може рекомендувати в постопераційному періоді ряд відновлювальних процедур:
Тепер прицільно розглянемо запалення як основний захисно-регенеративний процес в м'яких тканинах і можливості його модуляції за допомогою доступних ін'єкційних препаратів, які використовуються в дерматокосметології. Інтенсивність запальних реакцій в місці травматизації визначає подальший естетичний вигляд тканин. Це важливий етап взаємодії пластичного хірурга і дерматолога для отримання найкращого естетичного результату.
Запалення (лат. Inflammatio) – це типовий патологічний процес, що розвивається в васкуляризованих органах і тканинах у відповідь на будь-яке місцеве ушкодження. Виявляється у вигляді поетапних змін мікроциркуляторного русла, крові і строми органу або тканини, спрямованих на локалізацію, розведення, ізоляцію і усунення агента, який викликав пошкодження, з наступною регенерацією уражених тканин.
На сьогодні виділяють три основні стадії запалення:
Альтерація – подразнення і пошкодження рецепторів, мембран, внутрішньоклітинних органел, цілих клітин, міжклітинної речовини, периферичних кровоносних і лімфатичних судин. Альтерація – перший і безпосередній наслідок впливу шкідливого чинника.
Особливе значення в розвитку альтерації має сполучна тканина, що складається з основної речовини і клітин. Запалення характеризується якісною зміною основної речовини – підвищенням як дисперсності міжклітинної речовини, так і здатності її до набухання. Барвник (наприклад, туш), в нормі здатний проникати в сполучну тканину тільки під тиском, при запаленні легко поширюється по пошкодженій тканині. Це пов'язано з дією протеолітичних ферментів і гіалуронідази, які значно підвищують проникність сполучної тканини.
На стадії ексудації змінюється проникність стінок судинного русла. Вона також має свої фази, що протікають паралельно, з різним ступенем вираженості. Серед них:
На етапі проліферації всі репаративні процеси наростають у міру загасання гострого запалення, зводячись до відновлення втраченого пулу клітин, міжклітинної речовини і т. д.
При репаративних процесах у вогнищі запалення регенерація клітин і фіброплазія досягаються як через посилення проліферації, так і шляхом обмеження апоптозу клітин.
Уже в перший день після травматизації в осередку асептичного запалення, викликаного хірургічним розрізом, відзначається формування нової тканини. До третього дня відбувається виразне утворення нових капілярів, що досягає максимуму на п'ятий день. Триває проліферація епідермальних клітин на базальній мембрані і потовщення їхнього шару. Грануляційна тканина починає вростати з периферії в область дефекту, причому колагенові волокна спочатку орієнтуються вертикально і не закривають дефект. До четвертого дня настає масова проліферація фібробластів. Багата капілярами і проліферуючими фібробластами грануляційна тканина повністю оформляється через 3-5 днів, причому через підвищену проникність проліферуючого ендотелію формується її набряк і рясний серозний ексудат. Волокна колагену, синтез якого починається на 3-5 день, орієнтуються поперечно і перекривають дефект. Епідерміс над базальною мембраною набуває кератинізовані риси. Синтез ДНК в грануляційній тканині досягає піку через 7 днів.
Проліферація фібробластів і колагеногенеза займає близько двох тижнів. Абсолютне зростання кількості ДНК і РНК триває близько трьох тижнів. Максимум синтезу колагену спостерігається близько 14 діб. Його акумуляція триває до місяця, за іншими даними (Р. А. Кларк, Л. А. Голдсміт, 1991) – понад 100 днів. Починаючи з 35-го дня поступово зменшується швидкість синтезу нуклеїнових кислот і колагену, відбувається інволюція грануляційної тканини. До кінця місяця дефект закритий інтактним епідермісом, під яким знаходиться пухка сполучна тканина. У момент зняття швів, зазвичай на 8-10-й день, рана не досягає і 15% міцності інтактної шкіри, але через 3-3,5 місяця, завдяки процесам колагеногенеза, її міцність перевищує 80% від початкової величини здорової шкіри.
Процес реабілітації після проведених хірургічних втручань може становити від 30 до 100 днів. Це дає можливість впливати на потенціал відновлення м'яких тканин за допомогою сучасної ін'єкційної терапії, спрямованої на зменшення проявів запалення (антиоксиданти, редермалізанти, адаптогени) і прискорення метаболічних, відновних процесів в м'яких тканинах.
Робочий протокол:
Призначається 3 процедури з інтервалом 10-14 днів. Вводиться 2 мл препарату в техніці класичної редермалізації в дермальний і субдермальний шари шкіри.
ЛІТЕРАТУРА:
Атаман А. В. Патофизиология в вопросах и ответах. - Киев: Высшая школа. - 2000.
Патология в 2 томах: Учебник / Под ред. М. А. Пальцева, В. С. Паукова. - 2010. - 1 024 с.
Патофизиология гемостаза: Учебное пособие для студентов медицинских вузов / Сост. А. П. Спицин, И. С. Бяков. - Киров: ГОУ ВПО «Кировская ГМА Росздрава». - 2010. - 80 с.
Regeneration (Oxf). 2017, Jun 6; 4 (2): 39-53. doi: 10.1002/reg2.77. eCollection 2017, Apr. Macrophages and fibroblasts during inflammation and tissue repair in models of organ regeneration.
Литвицкий П. Ф. Патофизиология: Учебник для ВУЗов. - ГЭОТАР-МЕД. - 2002. - С. 13. - ISBN 5-9231-0077-0.
https://www.aad.org/public/diseases/cosmetic-treatments/liposuction
