Успешная реваскуляризация спустя 21 час с момента появления первых проявлений ишемического инсульта: клинический случай
Пан Д., 52 роки, мешканець Київської області, був доправлений в Інсультний центр клініки «Оберіг» 08.07.2022 о 13:45. На момент огляду не міг розповісти історію свого захворювання через порушення мови.
Зі слів родичів пацієнта, він був у своєму звичному стані до того, як під час польових робіт 07.07.2022 близько 18:00 йому раптово стало зле – і він впав на землю. Коли до пацієнта підійшла дружина, він на неї дивився, але не міг говорити і рухати правою рукою та правою ногою. Близько 18:20 дружина пацієнта викликала ШМД, яка дісталася до місця події близько 19:15. Бригада ШМД виявила порушення мови та правобічний геміпарез і з підозрою на гострий мозковий інсульт доправила пацієнта у одну з міських лікарень Київської області. Пацієнт був госпіталізований близько 20:30, тобто приблизно через 2 години і 30 хвилин від моменту появи перших проявів інсульту. Лікарі повідомили родичам пацієнта, що можливості провести йому КТ голови у них не було, оскільки апарат не працює, і розпочали лікування. На тлі проведеного лікування стан пацієнта суттєво не змінився, і наступного ранку, 08.07.2022, його родина, запитавши поради у знайомих, які були обізнані у проблемі, вирішила звернутись за допомогою у клініку «Оберіг».
Бригада НМД клініки «Оберіг» дісталася міської лікарні, де перебував пацієнт, близько 11:30. Лікар бригади НМД визначив, що пацієнт був у стані легкого оглушення, на запитання не відповідав, прохання не виконував, активні рухи правої руки та правої ноги були відсутні. АТ – 170/100 мм рт.ст., ЧСС 58 уд./хв., SpO2 95% (атмосферне повітря), температура тіла 36,5⁰С, рівень глюкози крові – 11,4 ммоль/л. Згідно з виписним епікризом, пацієнту був встановлений клінічний діагноз «Гостре порушення мозкового кровообігу за змішаним типом у басейні лівої СМА (клінічно)». У виписці також зазначено, що внутрішньовенна тромболітична терапія пацієнту була «не показана» (клінічно тяжкий інсульт оцінка за NIHSS 24 б., ТІА 3 місяці тому в анамнезі, високий ризик внутрішньомозкового крововиливу при проведенні тромболізису 4 б. – ризик ВМК 44% – за 5-бальною шкалою оцінки ВМК), а також визнана «технічна неможливість проведення КТ». Разом з тим, лікування, яке отримав пацієнт (термін перебування – близько 15 годин), згідно з виписним епікризом, включало ноотропну терапію (Параплексин, Нейроцитин) та цитопротекторну терапію (Ноохолін, Мітра, Ксаврон).
Лікар бригади НМД зателефонував в Інсультний центр клініки «Оберіг», щоб доповісти про стан пацієнта і повідомити розрахунковий час прибуття. Завідувач Інсультного центру Ю. В. Фломін, який прийняв цей дзвінок, уточнив анамнез життя пацієнта (з судинних факторів ризику у пацієнта були недостатньо контрольована артеріальна гіпертензія впродовж року та цукровий діабет 2 типу протягом 2 років) і порекомендував бригаді НМД під час транспортування проводити внутрішньовенну інфузію розчину кристалоїдів зі швидкістю близько 400 мл/год., а також попередив діагностичне відділення про прибуття пацієнта, якому потенційно показане ендоваскулярне лікування, тому він потребуватиме мультипараметричної нейровізуалізації за допомогою мультиспіральної комп’ютерної томографії (МСКТ).
На момент прибуття до клініки «Оберіг» (13:45) пацієнт був відразу доправлений у кабінет КТ, де він був оглянутий лікарем-невропатологом Ю. В. Фломіним. На момент первинного огляду у пацієнта була клінічна картина дуже тяжкого мозкового інсульту (загальна оцінка за NIHSS=23 бали). Вітальні функції без критичних відхилень: АТ 172/91 мм рт.ст., ЧСС 84 за хв., ЧДР 16 за хв., SpO2 97% (атмосферне повітря), температура тіла 36,4⁰С, рівень глюкози крові 9,6 ммоль/л. Результати первинної нейровізуалізації представлені на рис. 1-3.
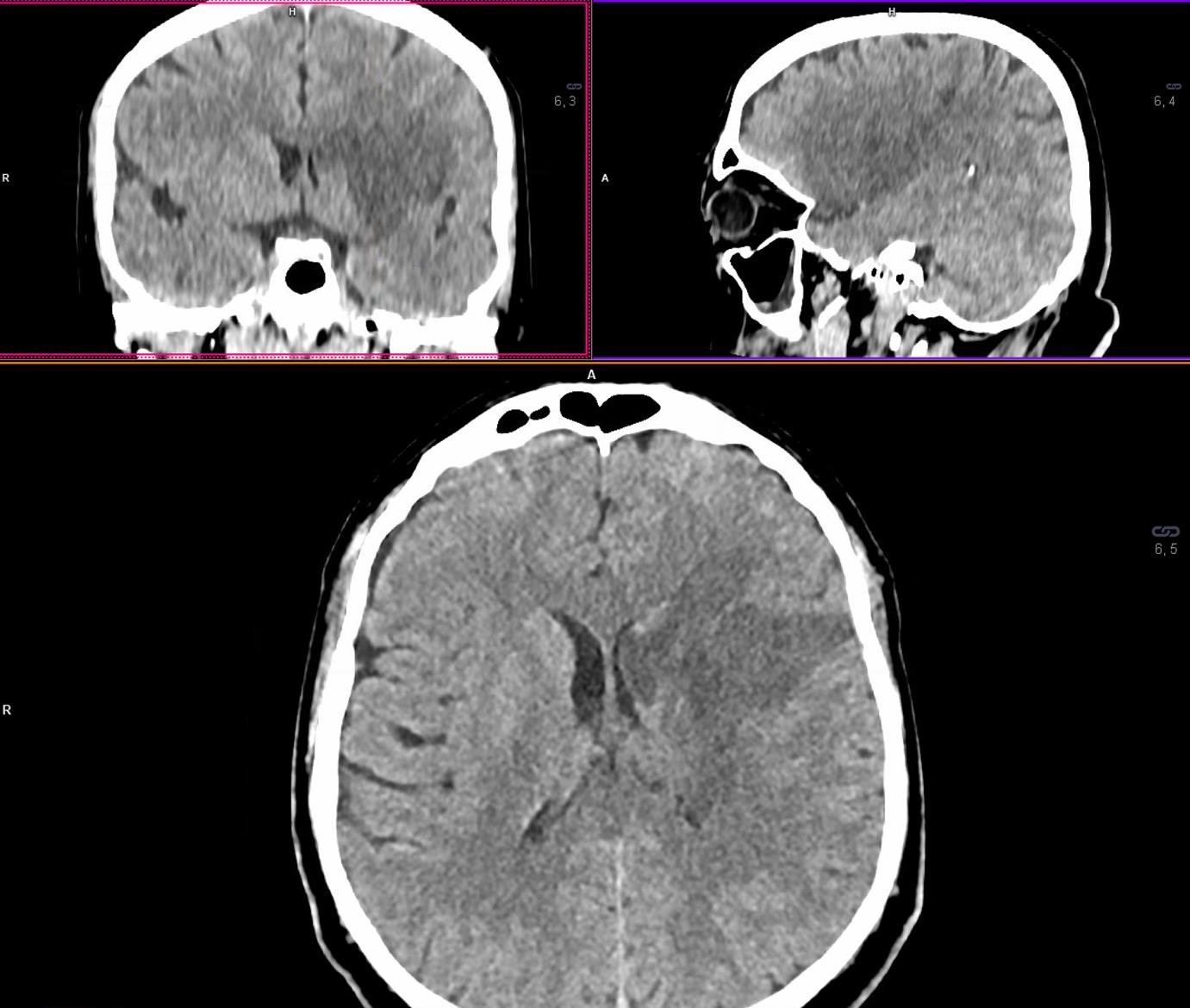 |
Рисунок 1. Результати нативної МСКТ голови. При нативній МСКТ голови виявлені ознаки досить великого свіжого вогнища інфаркту в ділянці базальних гангліїв (голівка хвостатого ядра, шкарлупа та внутрішня капсула) та лобно-острівцево-скроневій області ліворуч, без ознак латерального зміщення серединних структур мозку. Оцінка за ASPECTS = 5 балів. |
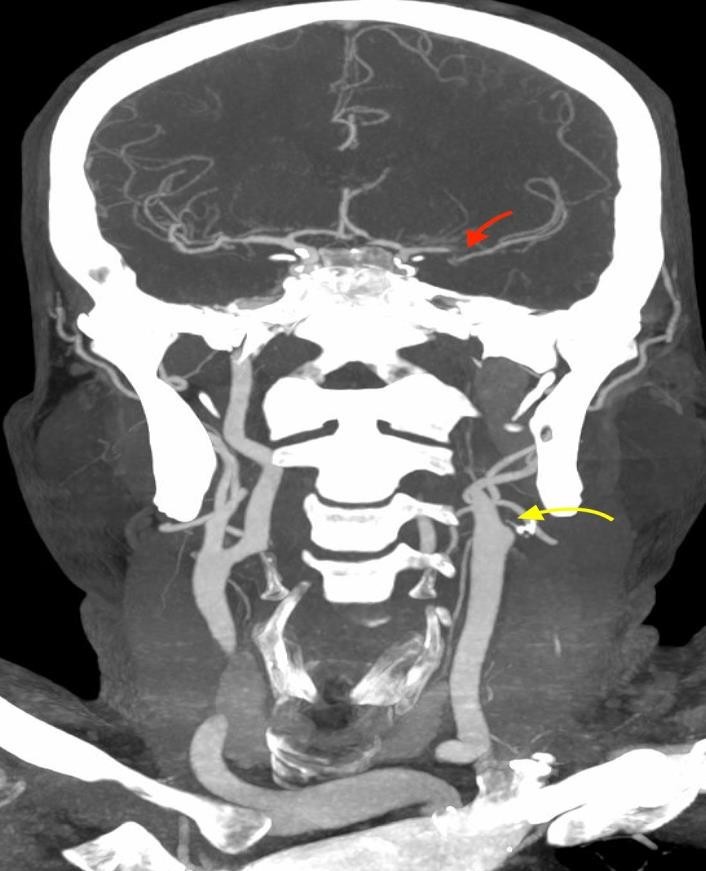 | 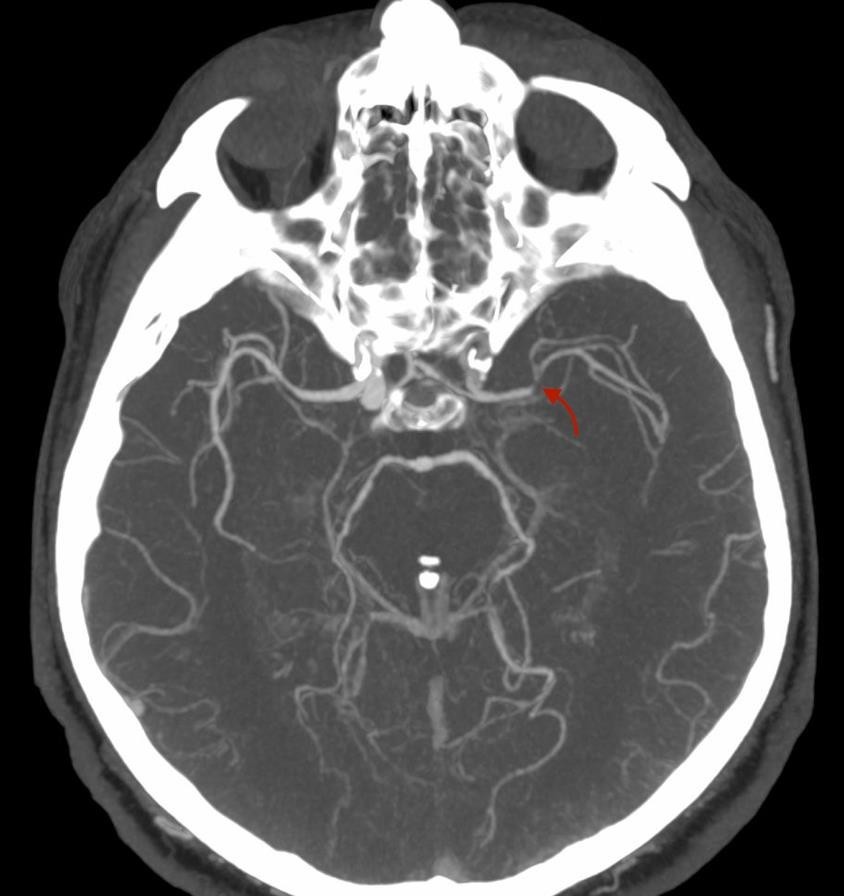 |
Рисунок 2. Результати МСКТ-ангіографії церебральних судин. Результати МСКТ-ангіографії (ліворуч коронарна, праворуч – аксіальна MIP-реконструкція) свідчили про оклюзію лівої внутрішньої сонної артерії (ВСА) в екстракраніальному сегменті (жовта стрілка) та оклюзію лівої середньої мозкової артерії (СМА) в сегменті М1 (червоні стрілки). | |
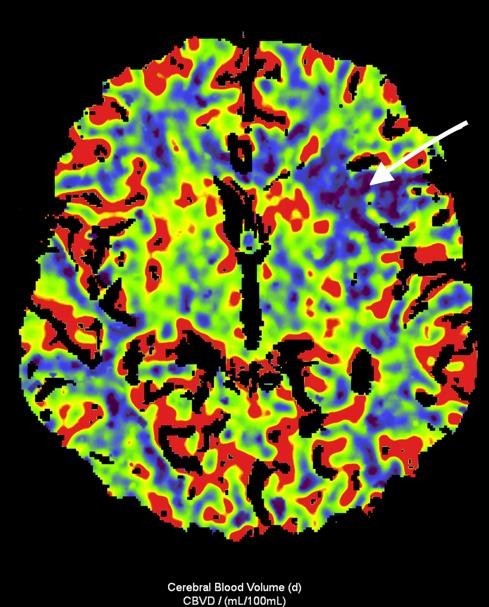 | 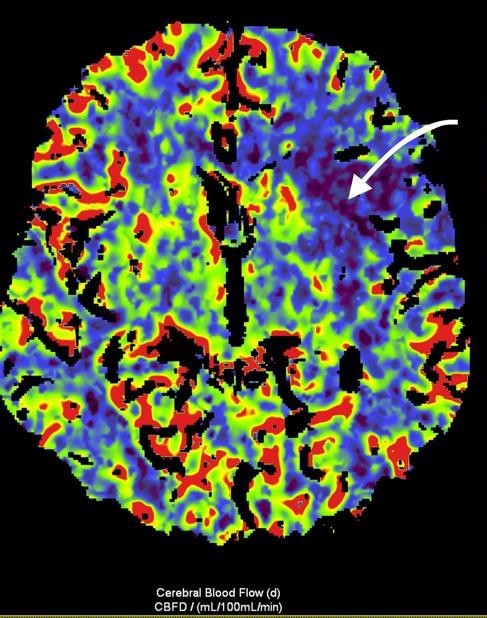 | 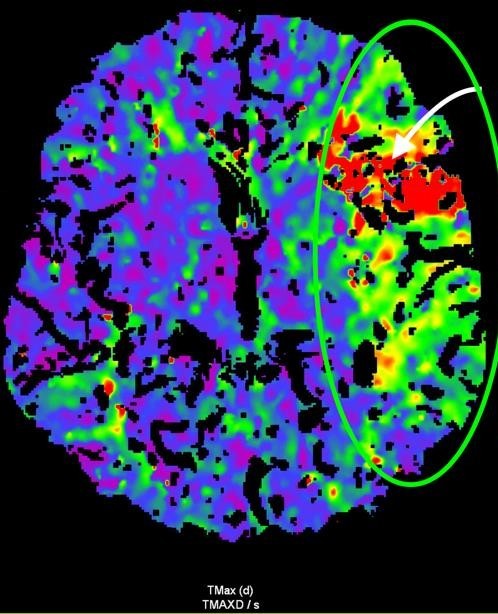 |
Рисунок 3. МСКТ-перфузійні зображення пацієнта Д. Представлені карти МСКТ-перфузійних зображень демонструють зони дуже низької перфузії при CBV (a) та CBF (b), що відповідають ядру інфаркту (біла стрілка), та велику зону, що відповідаї пенумбрі (зелений овал) при TMax-map (c). | ||
Відповідно до результатів нейровізуалізації та візуалізації церебральних артерій у пацієнта Д. був діагностований ішемічний інсульт, що обумовлений оклюзією великої мозкової артерії (лівої внутрішньої сонної артерії [ВСА] та лівої середньої мозкової артерії [СМА]). Згідно з результатами автоматичного обчислення, на момент дослідження об’єм ядра інфаркту у пацієнта Д. склав 24,6 см3, а об’єм зони пенумбри – 47,9 см3. Отже, об’єм зони пенумбри становив 194,7% об’єму ядра (співвідношення пенумбри та інфаркта майже 2:1). Зважаючи на це, ситуація була обговорена з лікарем-нейрохірургом С. В. Конотопчиком і о 14:45 пацієнт бригадою НМД «Оберіг» був доправлений у ДУ «НПЦ Ендоваскулярної нейрорентгенохірургії НАМН України» та спрямований одразу до операційної.
Для анестезіологічного забезпечення механічної тромбектомії застосовували седацію зі збереженням свідомості із забезпеченням кисневої підтримки через маску – 4 л/хв. АТ при ініціальному вимірюванні дорівнював 183/95 мм рт.ст. та не знижувався до моменту реперфузії басейну СМА. Час від початку захворювання до пункції стегнової артерії в ендоваскулярній операційній – 1255 хвилин. Оскільки дані МСКТ – ангіографії вказували на тандемну оклюзію (устя лівої ВСА та сегменту М1 лівої СМА) та демонстрували хорошу колатеральну компенсацію басейну лівої СМА, трансфеморальним доступом операційним провідниковим катетером відразу була проведена катетеризація лівої загальної сонної артерії без етапу діагностичної ангіографії. Цифрова субтракційна ангіографія дозволила з’ясувати місце відходження лівої ВСА від загальної сонної артерії та за допомогою балонного катетера для черезшкірної ангіопластики (percutaneous transluminal angioplasty balloon catheter) сформувати канал на рівні тромбованої атеросклеротичної бляшки ВСА (рис. 4) з метою проведення за межі оклюзії у дистальному напрямку операційного провідникового катетера.
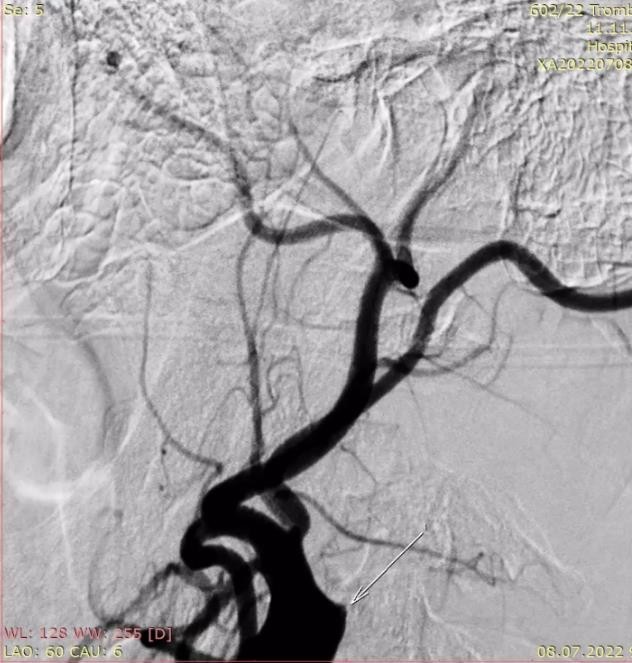 |  |
Рисунок 4. Цифрова субтракційна ангіографія, лівий каротидний басейн, ліва косо- фронтальна проекція. Місце відходження лівої ВСА від загальної сонної артерії (червона стрілка). Наповнення балонного катетера на рівні тромбованої атеросклеротичної бляшки (балон позначено жовтою стрілкою). | |
Далі ангіографія через аспіраційний катетер підтвердила тромбоз СМА на рівні сегменту М1 після чого за місце оклюзії СМА був проведений мікрокатетер та через нього виконано дистальне контрастування, необхідне для уточнення місця розкриття стент-ретривера (рис. 5)
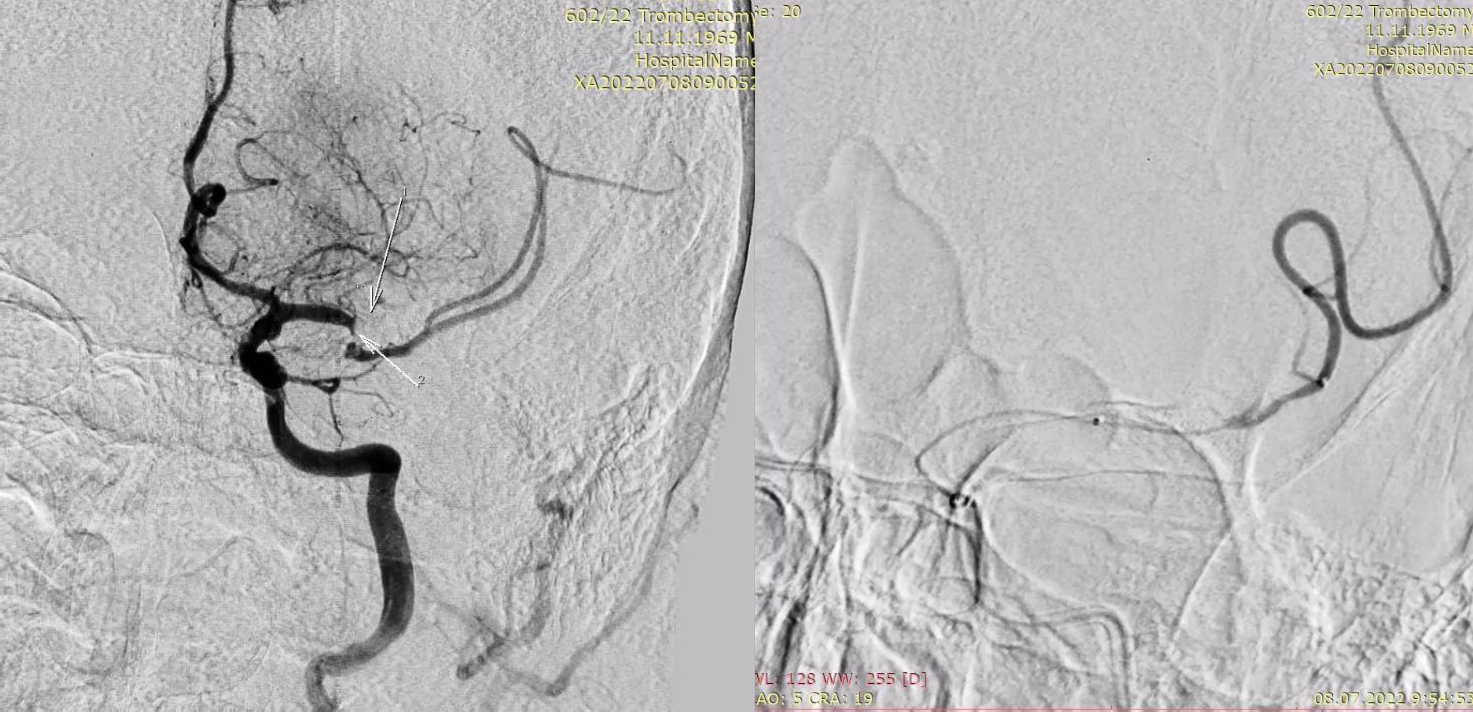 |
Рисунок 5. Цифрова субтракційна ангіографія, лівий каротидний басейн, передньо-задня проекція. Червоними стрілками позначено розташування тромбів у сегментах М1та М2 лівої СМА. Жовтою стрілкою позначено дистальний маркер мікрокатетера, що був проведений за місце оклюзії СМА та виконана суперселективна ангіографія. |
Після розкриття стент-ретривера на рівні тромбозу СМА кінчик аспіраційного катетера при постійній аспірації за допомогою помпи провели безпосередньо до місця оклюзії та виконали тромбектомію технікою SAVE (stent retriever-assisted vacuum-locked extraction) (рис. 6).
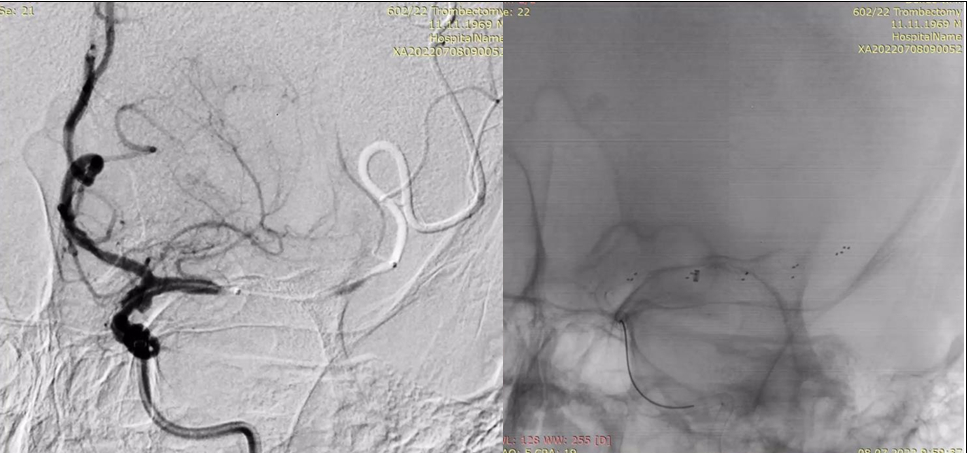 |
Рисунок 6. Цифрова субтракційна ангіографія, лівий каротидний басейн, передньо-задня проекція. Визначення місця розкриття стент-ретривера по проксимальному та дистальному маркерам на мікрокатетері (позначені червоними стрілками). Стент-ретривер на рівні тромбу (позначений жовтими стрілками) та маркер аспіраційного катетера на рівні проксимальної частини тромбу (синя стрілка). |
Після успішної реперфузії (eTICI 2c) басейну лівої СМА з першого пасу (рис. 7) одразу проведена корекція АТ до рівня 120/70 мм рт.ст, після чого виконана ангіопластика та стентування устя лівої ВСА (рис. 8). За 25 хвилин до імплантації стента внутрішньовенно болюсно було введено 750 мг ацетилсаліцилату лізину (ацелізину). Час від пункції стегнової артерії до реперфузії басейну лівої СМА – 55 хвилин.
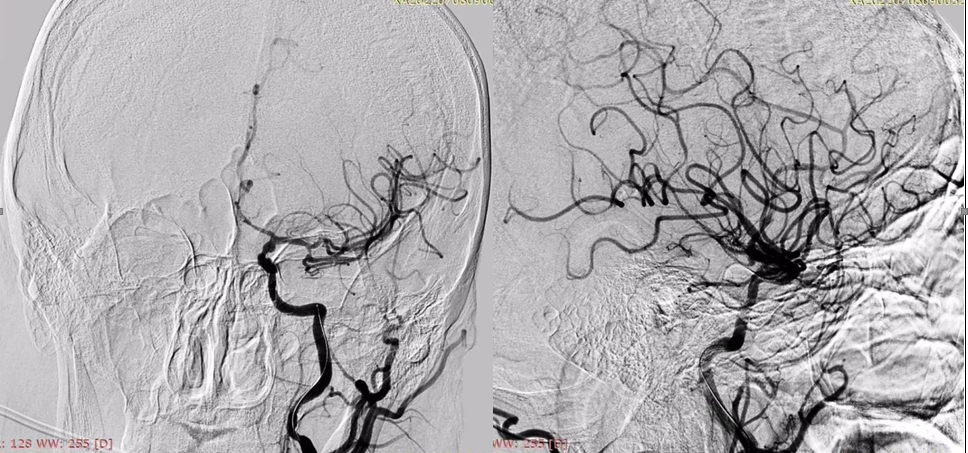 |
Рисунок 7. Цифрова субтракційна ангіографія, лівий каротидний басейн, передньо-задня та бокова проекції демонструють майже повну реперфузію басейну лівої СМА (eTICI 2c). |
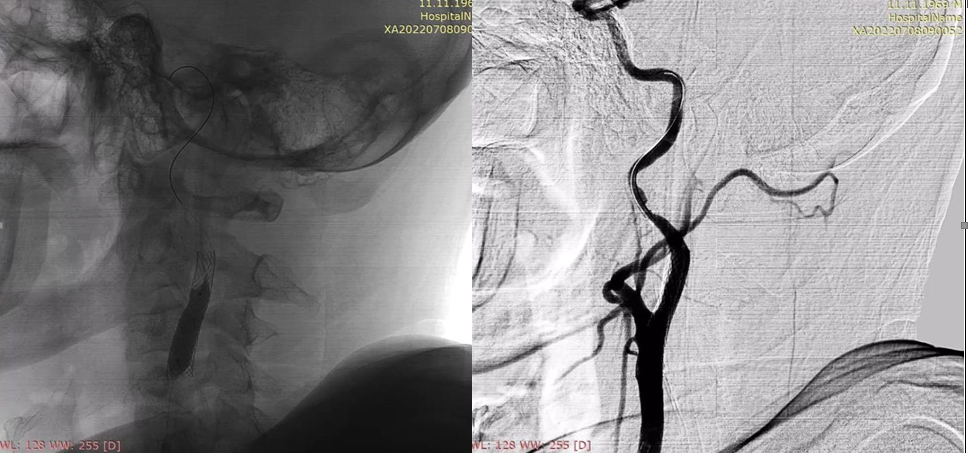 |
Рисунок 8. Цифрова субтракційна ангіографія, лівий каротидний басейн, бокова проекція. Балонна дилятація стента після його імплантації на рівні атеросклеротичної бляшки устя лівої ВСА (заповнений контрастом балон позначений червоною стрілкою). Контрольна ангіограма демонструє повне відновлення прохідності лівої ВСА (жовта стрілка). |
У ранньому післяопераційному періоді стан пацієнта був стабільним, тому близько 18:00 він для подальшого лікування був переведений в Інсультний центр клініки «Оберіг». Тактика ведення пацієнта протягом першої доби була узгоджена з лікарем-нейрохірургом С. В. Конотопчиком та черговим лікарем. Цільовий рівень систолічного АТ був визначений як 120 мм рт.ст. Крім того, пацієнту було призначене повторне введення 250 мг ацелізину в/в о 23:00 у разі, якщо стан пацієнта залишиться стабільним.
Стан пацієнта був стабільним, систолічний АТ утримувався у межах 114-127 мм рт.ст., неврологічний дефіцит суттєво не наростав. При повторному оцінюванні за NIHSS загальна оцінка становила 15 балів.
Повторна МСКТ голови була проведена 09.07.2022 близько 14:00 (44 години від початку захворювання, 22 години після пункції стегнової артерії), її результати наведені на рис. 9.
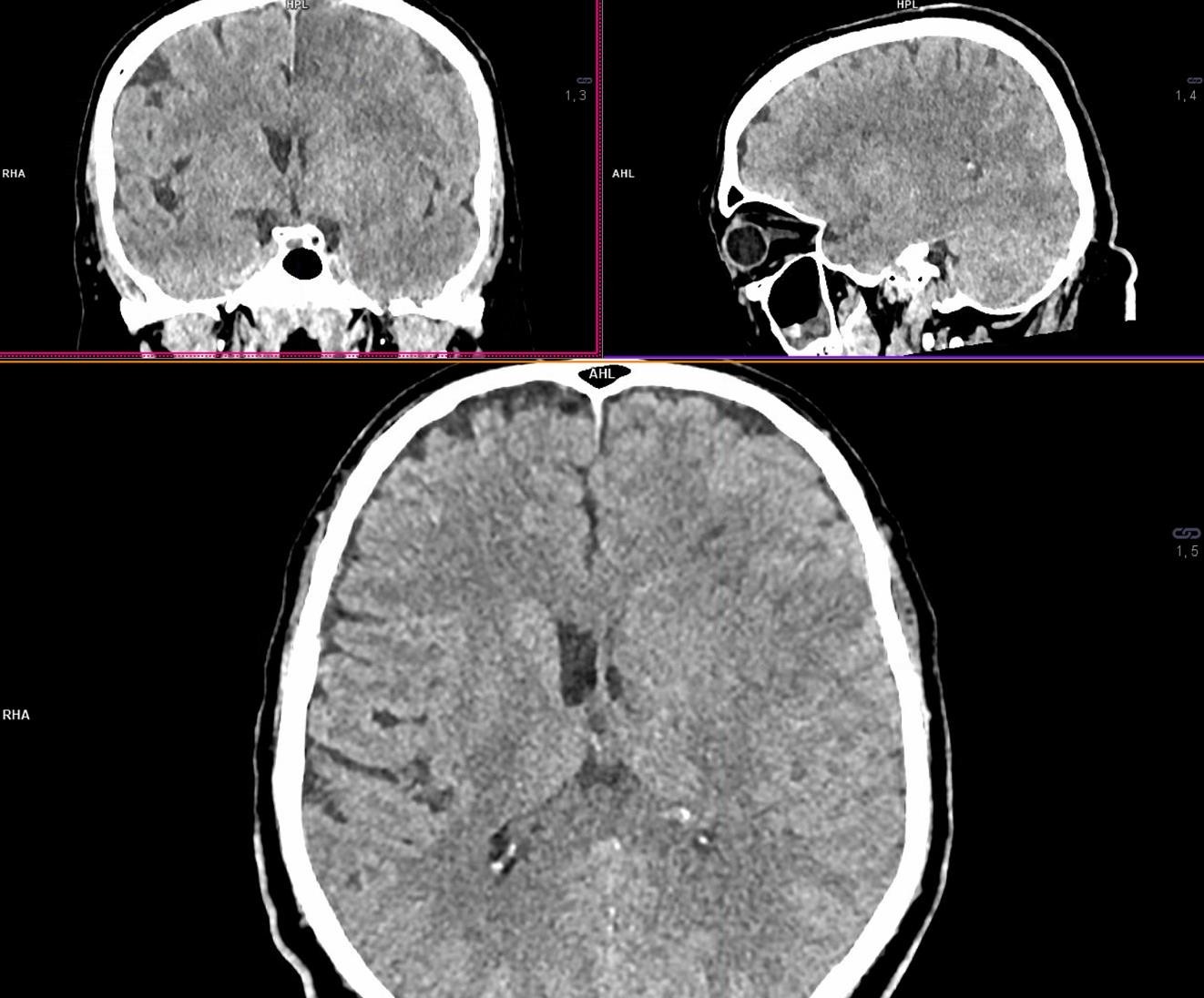 |
Рисунок 9. Повторна МСКТ головного мозку. Наразі визначається ефект запотівання від реперфузії ішемічного вогнища, із помірним зменшенням ступеня гіподенствності регіонів ішемічного ураження, особливо C, L, M1 і M4. Повторна оцінка за ASPECT = 5 балів. Ознак геморагічної трансформації вогнища інфаркту чи інших внутрішньочерепних крововиливів не виявлено. |
Крім того, було поведене дослідження стану церебральних артерій за допомогою МСКТ- ангіографії (рис. 10).
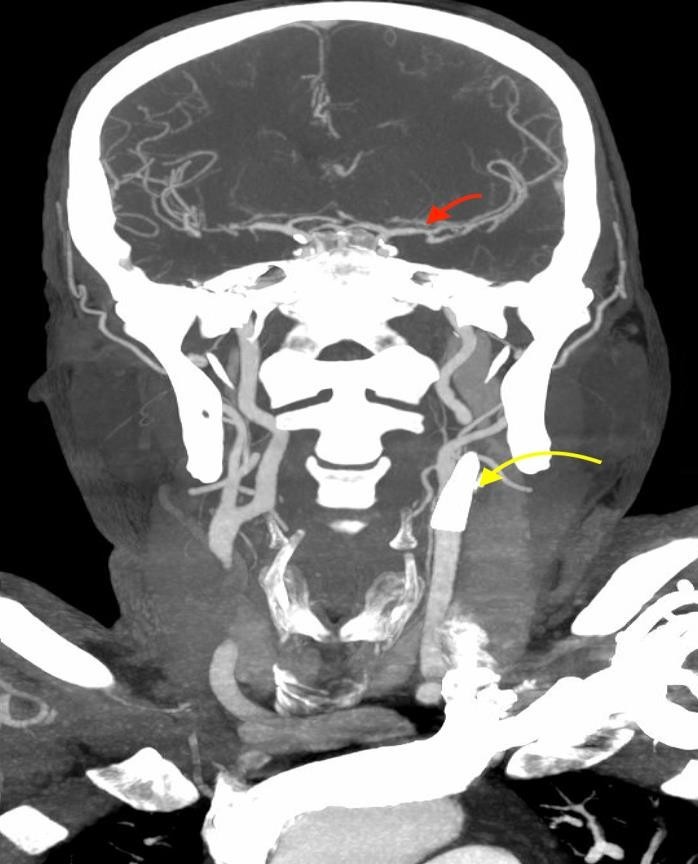 | 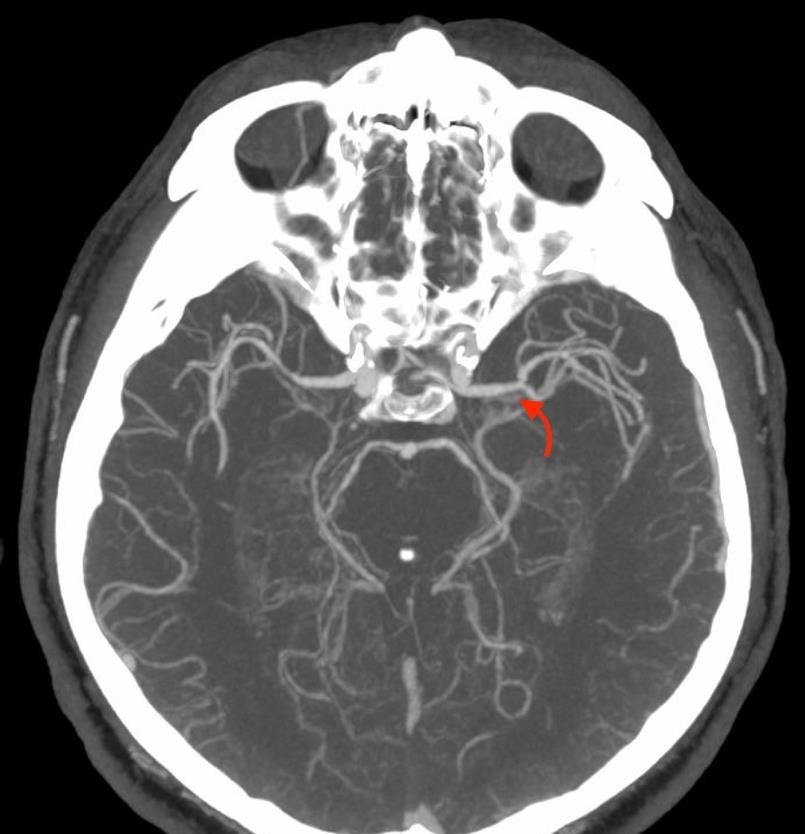 |
Рисунок 10. Результати повторної МСКТ-ангіографії пацієнта Д. Результати дослідження екстра- та інтракраніальних артерій продемонстрували відновлену прохідність (функціонуючий стент) проксимальної частини лівої ВСА (жовта стрілка) та нормальний просвіт лівої СМА в сегменті М1 (червона стрілка). | |
Повторне дослідження за допомогою МСКТ також дозволило виявити нове вогнище інфаркту мозку у басейні лівої передньої мозкової артерії та стенозування сегменту А2 ліворуч (рис. 11).
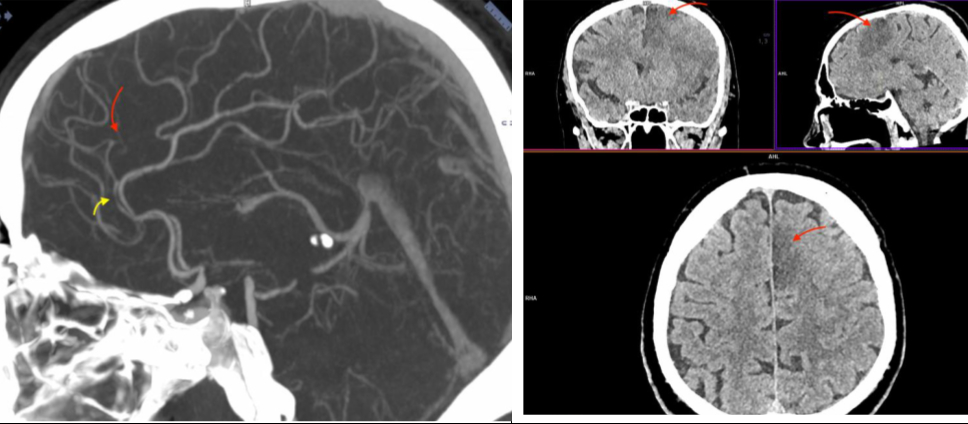 |
Рисунок 11. Ознаки стенозу лівої передньої мозкової артерії та інфаркту в її басейні, яких не було при первинній нейровізуалізації. Результати повторної МСКТ-ангіографії вказують на стенозування сегменту А2 лівої передньої мозкової артерії (жовта стрілка) та оклюзію калозомаргінальної артерії (червона стрілка). Результати повторної МСКТ голови продемонстрували нове вогнище інфаркту (червона стрілка) в парасагітальних відділах лівої лобної частки (басейн лівої передньої мозкової артерії). |
Ці знахідки, імовірно, пов’язані з дистальною міграцією фрагментів тромбу при ендоваскулярному лікуванні. Такі фрагменти тромбів можуть розчинятися під дією фібринолітиків, які можуть вводитись впродовж відповідного «терапевтичного вікна» внутрішньовенно або внутрішньоартеріально під час ендоваскулярного втручання.
У пацієнта спостерігалося добре неврологічне та функціональне відновлення, і через 2 тижні після операції він вже тренувався долати сходи та ходив надворі з невеликою допомогою фізичного терапевта (рис. 12).
 |  |
Рисунок 12. Значне поліпшення рухових функцій пацієнта через 2 тижні від початку захворювання. | |
Обговорення
Отже, пацієнту Д. була проведена успішна ендоваскулярна операція, що включала механічну тромбектомію та стентування лівої ВСА. Це реваскуляризаційне лікування дозволило врятувати зону, яка мала ознаки помірної гіпоперфузії (пенумбру) й запобігти прогресуванню розмірів ядра інфаркту мозку. На жаль, це лікування було проведене лише через 21 годину після появи перших клінічних проявів інсульту. Родичі пацієнта вчасно звернулися за медичною допомогою (зателефонували «103»), проте реакція ЕМД виявилася недостатньо оперативною (від виклику до прибуття бригади минула майже година). Крім того, пацієнт був доправлений в лікарню, яка хоча й мала чинний контракт з НСЗУ за пакетом допомоги при гострому інсульті, але фактично виявилась неготовою до надання допомоги пацієнтам з підозрою на гострий мозковий інсульт через непрацюючу КТ. Попри доправлення пацієнта у межах «терапевтичного вікна» та відсутність встановлених абсолютних протипоказань для внутрішньовенної тромболітичної терапії, лікарі міської лікарні Київської області не скерували його до іншого закладу, де йому могли б надати належну допомогу. Замість цього, лікарі вже протягом першої доби призначили 5 (!) лікарських засобів, що не мають науково доведеної клінічної ефективності і не включені у галузеві стандарти з лікування гострого ішемічного інсульту. Родичі пацієнта протягом ночі та наступного ранку знайшли потрібну інформацію і наважились на серйозний крок – перевести пацієнта в іншу лікарню, де є спеціалізований Інсультний центр.
Результати мультипраметричної МСКТ продемонстрували, що пацієнт мав великий об’єм пенумбри і відповідав критеріям відбору для ендоваскулярного лікування в проміжку між 6 та 24 годинами від початку захворювання, що ґрунтуються на клінічному випробуванні DAWN, зокрема мав загальну оцінку за NIHSS ≥10 балів, відсутність обмежень життєдіяльності до інсульту, розміри інфаркту мозку <1/3 басейну СМА, оклюзію ВСА та клініко-нейровізуалізаційну невідповідність (загальну оцінку за NIHSS ≥20 балів при об’ємі ядра інфаркту <51 см3). Отримавши інформацію від лікаря-радіолога клініки «Оберіг» М. М. Ковратка, завідувач Інсультного центру клініки «Оберіг» Ю. В. Фломін відразу зв’язався з своїм постійним партнером С. В. Конотопчиком, який працює у НПЦ Ендоваскулярної нейрорентгенохірургії (директор – проф. Д. В. Щеглов) – провідному закладі України в галузі ендоваскулярних операцій у пацієнтів з гострим інсультом. Досвідчений колега відразу зрозумів, що є можливість врятувати значну частину мозку пацієнта, і майстерно провів необхідне хірургічне втручання, яке виявилося результативним як з огляду на зменшення ураження мозку, так і щодо зменшення тяжкості неврологічного дефіциту, обумовленого інсультом. У подальшому, завдяки зусиллям мультидисціплінарної команди Інсультного центру, ці досягнення були перетворені у досить швидке відновлення пацієнта.
Цей випадок демонструє сучасні можливості лікування мозкового інсульту, які можуть значно зменшити ризик смерті або інвалідності і суттєво збільшити шанси відновлення. Ми переконані, що така допомога має бути доступна якомога більшій кількості пацієнтів, які її потребують. Водночас це приклад успішної багатопрофесійної командної роботи невролога, радіолога та нейрохірурга, без чого сучасне лікування мозкового інсульту неможливе. Єднаймо зусилля у боротьбі з інсультом!
Інсультний центр, МЦ «Універсальна клініка «Оберіг»
Діагностичне відділення, МЦ «Універсальна клініка «Оберіг»
С.В. Конотопчик,
ДУ «НПЦ Ендоваскулярної нейрорентгенохірургії НАМН України»


